Causas e Efeitos da Hipotensão Ortostática na Vida Diária
Quais São as Causas da Hipotensão Ortostática?
Fatores Fisiológicos Contribuintes para a Hipotensão Ortostática
A hipotensão ortostática ocorre quando há uma regulação insuficiente do fluxo sanguíneo ao ficar em pé. Quando uma pessoa se levanta, a gravidade faz com que o sangue se acumule nas pernas, o que pode levar a uma queda na pressão arterial.
Em um indivíduo saudável, o corpo responde aumentando a frequência cardíaca e contraindo os vasos sanguíneos para manter a pressão arterial. No entanto, em pessoas com hipotensão ortostática, esse mecanismo compensatório pode estar comprometido, levando a tonturas e desmaios.
A idade é um fator significativo; adultos mais velhos frequentemente experimentam uma redução na sensibilidade dos barorreceptores, o que diminui a capacidade do corpo de responder de forma eficaz às mudanças de postura.
Além disso, condições como desidratação, anemia ou desidratação devido a doenças podem exacerbar os efeitos de se levantar muito rapidamente.
Compreender esses processos fisiológicos fornece uma visão sobre por que alguns indivíduos são mais suscetíveis a essa condição e destaca a importância de monitorar regularmente a pressão arterial.
Medicações que Podem Causar Hipotensão Ortostática
Certain medicamentos podem contribuir para a hipotensão ortostática, incluindo diuréticos, antihipertensivos e medicamentos para a doença de Parkinson.
Diuréticos, comumente prescritos para pressão arterial alta ou insuficiência cardíaca, podem levar a uma diminuição do volume sanguíneo, aumentando assim o risco de pressão arterial baixa ao ficar de pé.
De maneira semelhante, medicamentos que relaxam os vasos sanguíneos, como os bloqueadores alfa e beta-bloqueadores, podem interferir na capacidade do corpo de manter a pressão arterial em resposta às mudanças de postura.
Em pacientes tratados para a doença de Parkinson, os medicamentos podem afetar a capacidade do sistema nervoso autônomo de regular a pressão arterial de maneira eficaz.
É crucial que indivíduos que tomam esses medicamentos tenham discussões abertas com seus prestadores de cuidados sobre como gerenciar possíveis efeitos colaterais, como a hipotensão ortostática.
Condições Crônicas Relacionadas à Hipotensão Ortostática
Condições médicas crônicas também podem desempenhar um papel no desenvolvimento da hipotensão ortostática. Certas doenças, como diabetes, podem danificar o sistema nervoso autônomo, levando a uma regulação inadequada da pressão arterial.
Condições cardíacas, incluindo insuficiência cardíaca e arritmias, podem resultar em um débito cardíaco inadequado, tornando difícil manter o fluxo sanguíneo ao ficar em pé.
Além disso, distúrbios neurodegenerativos, como atrofia de múltiplos sistemas e demência com corpos de Lewy, podem interromper o controle autônomo necessário para a regulação da pressão arterial, aumentando o risco de sintomas ortostáticos.
Pacientes com essas condições crônicas devem estar atentos ao monitorar seus sintomas, pois flutuações na pressão arterial podem impactar significativamente sua qualidade de vida e atividades diárias.
Consultas regulares e monitoramento podem ajudar a gerenciar essas condições e reduzir o impacto da hipotensão ortostática.
Fatores Ambientais e de Estilo de Vida
Escolhas de estilo de vida e fatores ambientais também podem influenciar o risco de hipotensão ortostática. Por exemplo, manter-se bem hidratado é essencial, pois a desidratação pode exacerbar a condição.
A exposição ao calor, seja por clima quente ou atividades como banhos quentes ou saunas, pode levar à vasodilatação, o que pode diminuir ainda mais a pressão arterial ao ficar de pé.
Além disso, repouso prolongado ou imobilidade pode enfraquecer a resposta vascular ao ficar em pé, tornando mais desafiador o retorno à posição vertical.
Hábitos alimentares também desempenham um papel. Refeições ricas em carboidratos podem levar à hipotensão pós-prandial, onde a pressão arterial cai após comer devido ao aumento do fluxo sanguíneo para o sistema digestivo.
Incorporar medidas preventivas, como mudanças posturais graduais e dietas equilibradas, pode reduzir significativamente a ocorrência de sintomas ortostáticos na vida cotidiana.
O Impacto da Hipotensão Ortostática na Vida Diária
Os efeitos da hipotensão ortostática podem ser profundos, impactando as atividades diárias de um indivíduo. Sintomas como tontura, fadiga e episódios de desmaio podem limitar a participação em tarefas regulares.
Essa condição pode representar um risco significativo de quedas, especialmente entre os idosos ou aqueles com problemas de mobilidade, levando a complicações de saúde adicionais.
Atividades sociais também podem ser afetadas, pois indivíduos com hipotensão ortostática podem evitar situações que possam desencadear seus sintomas, levando a um aumento do isolamento.
Além disso, a ansiedade associada à imprevisibilidade dos sintomas pode contribuir para uma redução na qualidade de vida geral.
Aumentar a conscientização e permitir estratégias de gerenciamento adequadas pode capacitar aqueles afetados a levar vidas mais ativas e gratificantes, apesar de sua condição.
Sintomas e Efeitos da Hipotensão Ortostática
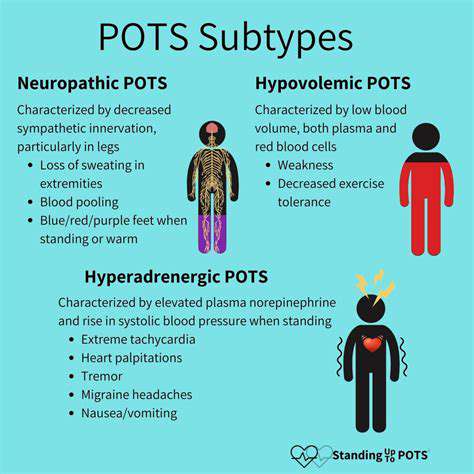
Compreendendo os Sintomas
A hipotensão ortostática é caracterizada por uma queda súbita da pressão arterial quando uma pessoa se levanta. Esta condição pode levar a uma variedade de sintomas, sendo os mais comuns a tontura e o desmaio.
Além disso, alguns indivíduos podem experimentar desmaios ou fraqueza, o que pode impactar significativamente suas atividades diárias. Reconhecer esses sintomas precocemente é crucial para gerenciar a condição de forma eficaz.
Impacto nas Atividades Diárias
Os efeitos da hipotensão ortostática podem interferir em tarefas rotineiras, como levantar-se para se vestir ou preparar refeições. Os indivíduos podem se ver precisando sentar por períodos prolongados, interrompendo seu fluxo de vida habitual.
Em casos severos, essa condição pode restringir a mobilidade e a independência de uma pessoa. Abordar esses desafios é vital para manter uma boa qualidade de vida.
Efeitos Psicológicos
Os sintomas persistentes da hypotensão ortostática podem levar a sentimentos de ansiedade ou depressão. Preocupar-se constantemente com potenciais episódios de desmaio pode criar um ciclo de estresse que agrava a condição.
Os indivíduos também podem se sentir envergonhados por seus sintomas quando estão em público, fazendo com que evitem situações sociais. É essencial abordar os aspectos psicossociais dessa condição para melhorar o bem-estar geral.
Consequências para a Saúde a Longo Prazo
Se não forem gerenciados adequadamente, a hipotensão ortostática crônica pode ter consequências a longo prazo para a saúde cardiovascular. Episódios recorrentes podem levar a lesões por quedas ou agravar outras condições de saúde.
Além disso, pode contribuir para um declínio na função cognitiva ao longo do tempo, uma vez que o cérebro pode não receber fluxo sanguíneo consistente. Estratégias de gerenciamento eficazes são essenciais para mitigar esses potenciais riscos à saúde.
Estratégias de Gestão e Prevenção

Compreendendo Modificações no Estilo de Vida
Incorporar certas modificações no estilo de vida pode ajudar significativamente na gestão da hipotensão ortostática. Mudanças simples, como manter-se hidratado e ajustar os hábitos alimentares, podem levar a melhorias notáveis.
Além disso, aumentar a ingestão de sal sob supervisão médica pode ajudar a elevar os níveis de pressão arterial. É essencial abordar essas mudanças gradualmente para monitorar seus efeitos na saúde geral.
Atividade Física e Condicionamento
Atividade física regular pode melhorar a saúde cardiovascular, reduzindo a frequência e a gravidade dos episódios de hipotensão ortostática. Participar de exercícios que melhorem a força das pernas e a circulação, como caminhar e agachar, pode ser benéfico.
Além disso, incorporar exercícios de equilíbrio e alongamento nas rotinas diárias pode ajudar a manter a estabilidade e prevenir quedas devido a tonturas súbitas.
Gestão Médica e Consulta
Para indivíduos que experimentam hipotensão ortostática persistente, consultar um profissional de saúde é primordial. Eles podem recomendar medicamentos ou ajustes nas prescrições atuais que podem aliviar os sintomas.
Acompanhamentos regulares e monitoramento da pressão arterial podem fornecer insights cruciais sobre a eficácia das estratégias de gestão que estão sendo empregadas.