De Cruciale Rol van Symptoombewustzijn bij het Diagnostiseren van Pijnoorzaken
Soorten Symptomen en Hun Betekenis

Begrijpen van Acute en Chronische Symptomen
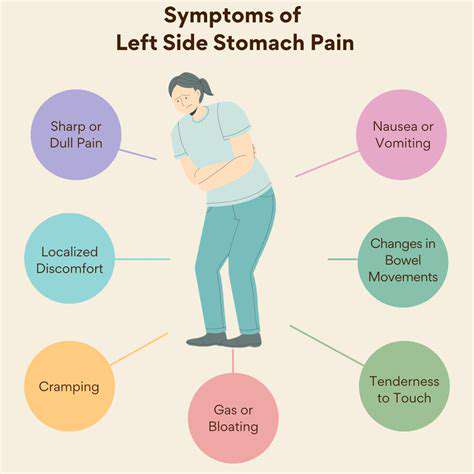
Symptoombewustzijn is essentieel bij het onderscheiden van acute en chronische pijn. Acute symptomen verschijnen plotseling en zijn meestal een reactie op letsel of ziekte. Deze symptomen fungeren als waarschuwingssignalen die erop wijzen dat er iets mis is met het lichaam. Aan de andere kant blijven chronische symptomen langdurig aanwezig, vaak langer dan zes maanden, en kunnen ze complexer van aard zijn. Het begrijpen van de duur en intensiteit van symptomen kan aanzienlijk helpen bij de diagnose.
Acute pijn is typisch scherp en intens en leidt individuen vaak tot het zoeken van onmiddellijke medische hulp. In tegenstelling daarmee kan chronische pijn meer dof of zeurend zijn, waardoor individuen na verloop van tijd hun levensstijl moeten aanpassen. Het herkennen van deze verschillen is van vitaal belang voor zorgprofessionals. Een grondig consult over de aard van de pijn kan essentiële aanwijzingen geven over de onderliggende oorzaken. Dit bewustzijn leidt uiteindelijk tot behandelingsbeslissingen.
Bovendien mogen de emotionele en psychologische implicaties van chronische symptomen niet over het hoofd worden gezien. Chronische pijn beïnvloedt niet alleen de fysieke gezondheid, maar kan ook een aanzienlijke impact hebben op het mentale welzijn. Degenen die lijden aan langdurige pijn kunnen te maken krijgen met angst, depressie en een verminderde kwaliteit van leven. Daarom is het cruciaal om deze symptomen holistisch aan te pakken voor effectieve zorg.
Het is ook vermeldenswaard dat dezelfde onderliggende aandoening zich anders kan manifesteren bij elke persoon. Een letsel kan bijvoorbeeld acute pijn veroorzaken bij de ene persoon, terwijl het bij een ander kan leiden tot chronische pijn. Deze variabiliteit onderstreept het belang van uitgebreide registratie en rapportage van symptomen aan artsen.
Emotionele en Fysieke Symptomen
Veel patiënten ervaren een mix van emotionele en fysieke symptomen. Het begrijpen van deze symptomen kan het diagnostische proces verbeteren. Beide soorten symptomen zijn vaak met elkaar verweven, waardoor het moeilijker wordt om de exacte oorzaak van de pijn vast te stellen. Aandacht besteden aan emotionele symptomen zoals angst of depressie is essentieel. Ze kunnen kritische inzichten bieden in de pijnervaring.
Zo kan stress fysieke pijn verergeren, waardoor een cyclus ontstaat die zowel het emotionele als het fysieke welzijn verslechtert. Symptomen zoals spanningshoofdpijn kunnen niet alleen wijzen op een fysieke klacht, maar ook op een emotionele last. Deze dualiteit van symptomen benadrukt de noodzaak van een uitgebreide benadering van diagnose en behandeling.
Sommige patiënten kunnen aarzelen om hun emotionele gezondheid te bespreken, omdat ze het gevoel hebben dat dit als minder belangrijk kan worden beschouwd dan fysieke symptomen. Het onderwijzen van patiënten over het belang van deze symptomen kan hen in staat stellen om hun volledige ervaring te delen. Uiteindelijk leidt het begrijpen van zowel emotionele als fysieke symptomen tot meer gepersonaliseerde behandelplannen.
Bovendien moeten zorgverleners prikkelende vragen stellen die de relatie tussen pijn en emotionele ervaringen onderzoeken. Door een open dialoog te bevorderen, kunnen patiënten zich comfortabeler voelen om hun zorgen te uiten. Deze openheid kan de nauwkeurigheid van de diagnose aanzienlijk verbeteren.
De Impact van Symptoomherkenning op Behandeling
Een nauwkeurige herkenning van symptomen kan een aanzienlijke invloed hebben op de behandelresultaten. Weten wanneer symptomen begonnen, hun duur en de verbinding met andere fysieke problemen kan helpen om de onderliggende oorzaak vast te stellen. Deze helderheid stelt zorgprofessionals in staat om behandelingen effectiever af te stemmen. Zonder dit bewustzijn kunnen patiënten generieke behandelingen ontvangen die niet voldoen aan hun specifieke behoeften.
Informatieuitwisselingen over symptomen maken het mogelijk om verschillende behandelingsmodaliteiten te verkennen, zoals fysiotherapie, medicatie of levensstijlveranderingen. Aangepaste zorgplannen kunnen ook gelijktijdige problemen aanpakken, wat leidt tot holistische gezondheidsverbeteringen. Bovendien kan het herkennen van symptoompatronen helpen bij het volgen van de effectiviteit van behandelingen in de loop van de tijd.
Een ander cruciaal element is de opname van patiëntfeedback in het behandelproces. Regelmatige controles kunnen helpen om eventuele veranderingen in symptomen te identificeren, wat noodzakelijke aanpassingen in het behandelplan kan uitlokken. Als gevolg hiervan blijft de patiënt betrokken bij zijn of haar gezondheidsreis, wat een samenwerkende relatie met hun zorgverlener bevordert.
Symptoombewustzijn verbetert niet alleen de individuele behandeling, maar draagt ook bij aan een beter begrip van pijnbeheersing in het algemeen. Naarmate er meer wordt geleerd van de ervaringen van patiënten, kan dit de onderzoeksinspanningen informeren en leiden tot verbeterde therapieën voor verschillende aandoeningen.
Patiënten Onderwijzen over Symptoomregistratie
Patiënteneducatie is een essentieel aspect van het bevorderen van symptoombewustzijn. Mensen uitrusten met tools en middelen om hun symptomen effectief te registreren kan hun gezondheidsreis aanzienlijk verbeteren. Een symptoombewakingsdagboek kan bijvoorbeeld patiënten helpen om te noteren wanneer de pijn optreedt, de ernst ervan en eventuele uitlokkende activiteiten. Een dergelijk dagboek biedt onschatbare informatie tijdens medische consulten.
Bovendien heeft technologie het makkelijker dan ooit gemaakt om symptomen bij te houden, met tal van apps beschikbaar die patiënten helpen hun pijn te monitoren. Deze digitale hulpmiddelen kunnen herinneringen en visualisaties bieden, waardoor het gemakkelijker wordt om de nuances van hun ervaring aan zorgverleners te communiceren. Het begrijpen van de patronen kan leiden tot tijdigere interventies en geschikte behandelingen.
Patiënten aanmoedigen om actief deel te nemen aan hun zorg geeft hen meer macht en bevordert een proactieve benadering van hun gezondheid. Naarmate patiënten beter geïnformeerd worden over hun symptomen, kunnen ze betrokken raken bij doordachte discussies met hun zorgverleners. Dit leidt tot een meer samenwerkende benadering van diagnose en behandeling.
Bovendien moeten zorgverleners het belang van symptoomregistratie tijdens afspraken benadrukken en patiënten aanmoedigen om hun documentatie mee te brengen. Deze voortdurende dialoog kan het vertrouwen vergroten en de algehele patiënttevredenheid verbeteren. Door middel van educatie en ondersteuning kunnen patiënten pleitbezorgers voor hun gezondheid worden en weloverwogen beslissingen nemen.
Het Belang van een Omvattende Evaluatie

De Multidimensionale Aard van Pijn
Pijn is niet zomaar een fysieke sensatie; het wordt vaak vergezeld door emotionele en psychologische componenten. Het begrijpen van de multidimensionale aard van pijn is cruciaal voor een nauwkeurige diagnose en behandeling. Patiënten kunnen verschillende niveaus van ongemak ervaren door factoren zoals stress, angst en eerdere trauma’s, wat hun perceptie van pijn beïnvloedt.
Het herkennen van deze verschillende dimensies kan zorgverleners ertoe aanzetten de juiste vragen te stellen tijdens evaluaties. Dit stelt hen in staat om een holistisch beeld van de ervaring van de patiënt te verzamelen, wat essentieel kan zijn voor het identificeren van de onderliggende oorzaken van pijn.
Impact van de Patiëntgeschiedenis op de Diagnose
Een grondige beoordeling van de geschiedenis van een patiënt vormt een belangrijke basis voor het diagnostische proces. Gegevens over eerdere verwondingen, operaties of chronische aandoeningen kunnen inzicht bieden in de huidige pathologie. Daarnaast kan een medische geschiedenis van de familie genetische predisposities onthullen die de pijnervaring van de patiënt kunnen beïnvloeden.
Door deze historische contexten te begrijpen, kunnen artsen potentiële diagnoses verkleinen en behandelplannen vormgeven die beter aansluiten bij de individuele behoeften. Dergelijke gepersonaliseerde benaderingen vergroten de kans op effectieve pijnbestrijding en verbeterde uitkomsten voor de patiënt.