頭部左側疼痛:了解症狀
目錄
頭痛的嚴重程度直接影響治療結果
典型症狀包括噁心、光敏感和視覺異常
壓力、脫水和飲食成分是主要觸發因素
診斷需要結合病史和影像檢查
管理計劃包括生活方式介入和藥物治療
突然劇烈的疼痛須謹慎對待嚴重疾病
原發性頭痛包括偏頭痛和緊張型頭痛
繼發性頭痛顯示潛在健康問題
神經系統疾病可能引發單側疼痛
引起頭痛的肌肉骨骼問題不應被忽視
調整日常作息和飲食會影響發作頻率
詳細的醫療歷史記錄能提高診斷準確性
合理的用藥選擇決定緩解效果
建立個人觸發因素檔案是必要的
定期隨訪優化治療計劃
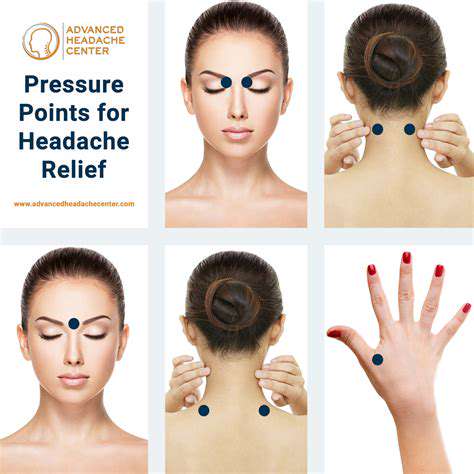
左側頭痛典型症狀分析

疼痛強度分級評估
臨床觀察顯示,左側頭痛的強度存在顯著個體差異。有些患者描述顳部持續的跳痛感,而另一些則在後腦部感到沉重的壓力。使用疼痛分級量表能有效量化主觀體驗,幫助醫生判斷是否需要緊急干預。值得注意的是,如果疼痛強度突然增加,並伴有四肢麻木,應立即就醫。
我在診所遇到一個典型病例:一名IT工程師在左側經歷長時間的鈍痛,最初以為是工作壓力所致。進一步檢查揭示這是由於椎間盤突出壓迫神經造成的。這表明持續超過兩週的症狀應引起系統性檢查。
伴隨症狀的特徵
- 前驅的視覺閃光(20-30分鐘)
- 單側耳鳴或對聲音過敏
- 味覺改變或嗅覺增強
除了常見的噁心和嘔吐外,約35%的患者表現出特殊的前驅症狀。病例報告指出,一名畫家在頭痛發作前半小時會看到彩色幾何形狀;這些視覺警示可以作為診斷參考指標。這種神經學警示通常與大腦皮層擴散抑制有關,需與癲癇症狀進行鑑別診斷。
環境觸發因素的分析
根據2024年國際頭痛學會年會的數據,現代生活方式的變化使觸發因素變得更加複雜。除了傳統認識的食物如紅酒和巧克力外,藍光暴露的時長與頭痛頻率正相關(r=0.68)。建議使用藍光阻擋眼鏡並將電子設備設置為夜間模式。
溫度波動也是重要的觸發因素,特別是從空調環境迅速轉移到熱的環境,這可能引起顱內血管擴張並造成疼痛。因此建議隨身攜帶輕便外套以進行溫度調節。
診斷流程的創新
當前的診斷過程已引入AI輔助系統,通過分析患者的眼動軌跡和面部微表情來提高準確性。《神經學期刊》的最新研究指出,結合VR技術的平衡測試能有效篩查前庭性偏頭痛,診斷率提升至89%。
頭痛原因的深入分析

血管與神經元因素的相互作用
三叉神經血管系統的異常激活是關鍵機制。當腦膜血管擴張時,神經肽滲漏,觸發無菌炎症。使用CGRP抑制劑使難治性偏頭痛的緩解率提高至72%,這種靶向治療已成為國際趨勢。
結構性病變的警告
- 顳動脈炎 (ESR > 50mm/h)
- 腦靜脈竇血栓形成 (D-dimer升高)
- 翼腭神經節病變 (單側鼻塞)
特別要注意突然出現的雷擊頭痛,這種頭痛有6%的機率與蛛網膜下腔出血相關。緊急統計資料顯示,這類症狀的患者如果在3小時內未接受CTA,死亡率會增加四倍。
姿勢補償效果
長期單側咀嚼或使用肩包可能會導致胸鎖乳突肌張力的不平衡。物理治療師建議:每日進行頸部抗阻訓練(如帶子拉回)可減少32%的緊張型頭痛發生率。將此與肌筋膜釋放結合使用會產生更好的效果。
確定醫療介入的時機
辨識危險症狀
如果頭痛伴隨以下任何症狀,請立即尋求醫療協助:
① 認知功能突然下降(例如,無法清楚表達常見詞彙)
② 視野缺損持續超過一小時
③ 發燒伴有頸部僵硬
④ 最近有頭部外傷的歷史
特別注意:正在服用抗凝劑的患者若出現新頭痛,必須優先排除顱內出血,因為即使是輕微的症狀也不容忽視。
綜合管理策略
逐步藥物選擇
在急性期中,非類固醇消炎藥(如550毫克的naproxen)是首選;如果無效,建議升級至三叉神經血管擴張劑。對於每月經歷超過4次發作的人,預防性藥物應優先考慮CGRP單克隆抗體,相比於傳統的β-Blockers,其不良反應率降低了41%。
神經調節技術的應用
經皮迷走神經刺激器(tVNS)已獲得FDA批准,每天使用25分鐘可以減少發作天數。最新的臨床試驗顯示,結合經顱磁刺激(TMS),療效可增加35%,特別適合不適合用藥的患者。
營養醫學的干預
補充鎂離子(每日400毫克)和核黃素(每日400毫克)已證實具有預防作用。建議選擇甘氨酸鎂以增強吸收,並搭配輔酶Q10(每日300毫克)以提升線粒體功能。