Douleur au Milieu de la Tête : Causes Possibles et Options de Traitement
Un guide complet des types de maux de tête et des stratégies d'adaptation
Les céphalées de tension sont courantes et bénignes, se présentant souvent comme une douleur sourde au niveau de la tête.
Lors des attaques de migraine, elles sont accompagnées de nausées et de sensibilité à la lumière, avec une intensité de douleur significative.
Les maux de tête centraux causés par une sinusite sont souvent accompagnés de congestion nasale et de symptômes de nez qui coule.
Les céphalées en grappes présentent une caractéristique de douleur sévère périodique.
Les céphalées cervicogènes sont étroitement liées aux problèmes de la colonne cervicale.
L'hypertension peut entraîner une augmentation de la pression intracrânienne, provoquant des maux de tête.
Identifier avec précision les types de maux de tête est la base du développement des plans de traitement.
Le stress, les allergènes alimentaires et les irritants environnementaux sont des déclencheurs potentiels.
Différentes stratégies de gestion sont nécessaires pour les épisodes aigus par rapport à la douleur chronique.
La thérapie médicamenteuse doit faire la distinction entre les types analgésiques et préventifs.
Les interventions non médicamenteuses comme la thérapie cognitivo-comportementale ont des effets significatifs.
L'exercice régulier et l'hydratation sont des mesures préventives de base.
La détérioration des maux de tête persistants nécessite une aide médicale professionnelle rapide.
Des examens de santé réguliers aident à suivre les schémas de maux de tête et les risques pour la santé.
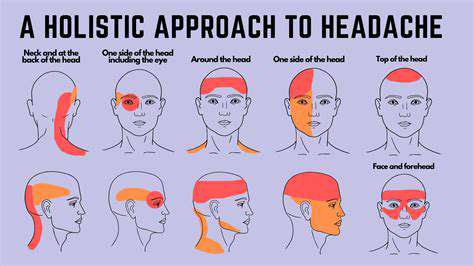
1. Causes Courantes des Céphalées Centrales
1.1 Céphalées de Type Tension
Céphalées de type tension sont le type le plus courant, se présentant souvent comme une douleur sourde semblable à une pression allant du front à la couronne de la tête. Les données cliniques montrent qu'environ 80 % des adultes ont déjà éprouvé ce type de céphalée, qui est directement associée à la tension musculaire, l'accumulation de stress ou une mauvaise posture.
Il convient de noter que ce type de céphalée accompagne souvent une sensibilité du cuir chevelu et une raideur des épaules et du cou, formant des symptômes de malaise complexes. L'utilisation d'exercices apaisants tels que le yoga combiné à la méditation pleine conscience peut réduire efficacement la fréquence des attaques. Il est recommandé de mettre en place des sièges ergonomiques dans les zones de travail et de procéder à des étirements du cou et des épaules toutes les 45 minutes de travail.
1.2 Migraines
Les patients migraineux décrivent souvent la douleur comme pulsatile et concentrée dans la zone de la couronne, affectant environ 12 % de la population, avec une incidence féminine trois fois supérieure à celle des hommes. Les attaques typiques peuvent durer de 4 à 72 heures, environ un tiers des patients éprouvant des symptômes d'aura visuelle.
Il est crucial d'enregistrer les habitudes alimentaires, le sommeil et les niveaux de stress durant les attaques. Les résultats cliniques indiquent que certains fromages et le composant tyramine dans le vin rouge peuvent déclencher des attaques ; maintenir une routine régulière et reconnaître les déclencheurs individuels est essentiel pour la gestion. Les inhibiteurs de CGRP nouvellement développés offrent de nouvelles options pour les cas récalcitrants.
1.3 Céphalées Sinusites
Lorsque les sinus maxillaires ou ethmoïdaux deviennent enflammés, la congestion nasale entraîne une douleur compressive typique entre les sourcils. Parmi les plus de 30 millions de cas de sinusite aux États-Unis chaque année, environ 65 % s'accompagnent de symptômes de céphalées. L'augmentation de la douleur au réveil est un critère de jugement important pour ce type.
L'utilisation de l'irrigation nasale saline et l'inhalation de vapeur peuvent atténuer efficacement les symptômes. Il convient de noter que des symptômes persistants pendant plus de 10 jours peuvent indiquer une infection bactérienne, nécessitant un traitement antibiotique. Maintenir l'humidité ambiante entre 40 et 60 % peut prévenir la sécheresse des muqueuses.
1.4 Céphalées en Racine
Céphalées en racine, désignées par les patients comme des céphalées suicidaires, ont une intensité de douleur qui peut égaler celle de l'accouchement. L'incidence chez les hommes est trois fois supérieure à celle des femmes, se présentant généralement sous forme de douleur en couteau autour d'un œil, survenant souvent à des moments réguliers pendant la nuit.
L'inhalation d'oxygène pur à débit élevé peut soulager 80 % des attaques aiguës en 15 minutes. Les médicaments préventifs tels que le vérapamil peuvent réduire la fréquence annuelle des attaques de 70 %. Fait intéressant, certains patients rapportent que le spray nasal de capsaïcine peut bloquer la transmission des signaux de douleur.
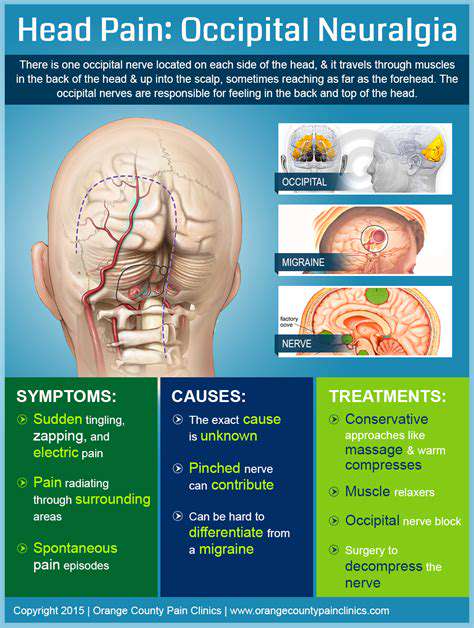
1.5 Céphalées Cervicogéniques
Ce type de céphalée provient d'une dysfonction articulaire cervicale ou d'une tension musculaire, avec une douleur irradiant de l'arrière de la tête au front. Le cou tech causé par une utilisation prolongée d'appareils électroniques est un déclencheur significatif, environ 22 % des céphalées chroniques appartenant à cette catégorie.
Un entraînement ciblé de la stabilité cervicale a montré des effets significatifs. Les études cliniques indiquent qu'un entraînement bihebdomadaire de renforcement musculaire profond pour le cou, combiné à une thérapie par chaleur, peut réduire les scores de douleur de 58 % en moyenne après trois mois. Ajuster l'écran de l'ordinateur au niveau des yeux peut réduire la pression cervicale de 40 %.
1.6 Autres Déclencheurs Potentiels
Les crises hypertensives (≥180/120 mmHg) peuvent déclencher des céphalées en coup de tonnerre, qui relèvent des conditions d'urgence. Certains antidépresseurs et médicaments nitrés peuvent également entraîner des céphalées dues à une surconsommation, les symptômes s'atténuant généralement après ajustement de la dose.
Il est recommandé de tenir un journal des céphalées pour enregistrer le moment, l'intensité, les symptômes associés et les médicaments. Lorsque des changements de conscience, une vision double ou un engourdissement des membres se produisent, une attention médicale immédiate est nécessaire pour un scanner ou une IRM afin d'écarter des maladies organiques.
2. Techniques de reconnaissance des symptômes et de suivi des déclencheurs
2.1 Analyse des caractéristiques des symptômes
- Nature de la douleur : La douleur sourde, la douleur lancinante et la douleur aigüe doivent être distinguées.
- Symptômes accompagnants : La sensibilité à la lumière et au son suggère des migraines, tandis que le nez qui coule et la congestion indiquent une sinusite.
- Modèles temporels : Une aggravation le matin peut être liée à l'apnée du sommeil.
Il est recommandé d'utiliser une EVA (Échelle Visuelle Analogique) pour quantifier l'intensité de la douleur. Par exemple, utilisez un système de notation de 0 à 10 ; si le score persiste à ≥5 pendant plus de trois jours, il convient d'envisager d'ajuster le plan de traitement. Les tests de sensibilité olfactive peuvent aider à différencier les sous-types de migraines.
2.2 Méthodes de dépistage des déclencheurs
Utilisez une méthode d'exclusion pour dépister progressivement les déclencheurs potentiels : d'abord, ajustez le cycle de sommeil à 7-9 heures/jour et observez les changements pendant deux semaines ; ensuite, tenez un journal alimentaire, en gardant un œil sur les déclencheurs courants comme les nitrites (viandes transformées), le glutamate monosodique (MSG) et les édulcorants artificiels.
Les changements de pression barométrique sont souvent des déclencheurs négligés ; utiliser une application barométrique peut suivre la corrélation entre les systèmes météorologiques et les épisodes de maux de tête. Il est conseillé aux personnes sensibles de procéder à une hydratation préventive et à une supplémentation en magnésium 24 heures avant des changements météorologiques significatifs.
3. Analyse complète des plans de gestion des maux de tête
3.1 Principes médicamenteux par étapes
Le traitement aigu devrait suivre un principe en deux étapes : les choix de première ligne incluent des AINS tels que l'ibuprofène ; si cela est inefficace, passer aux triptans. Il est important de noter que l'utilisation d'analgésiques plus de 15 jours par mois peut entraîner des maux de tête dus à une surconsommation de médicaments.
Pour les médicaments préventifs, le propranolol et l'amitriptyline ont une efficacité d'environ 60 %, et les nouveaux anticorps monoclonaux anti-CGRP peuvent réduire le nombre de jours de migraine par mois de 50 %. Il est conseillé de combiner le magnésium (400 mg/jour) et la coenzyme Q10 (300 mg/jour) comme support nutritionnel de base.
3.2 Systèmes d'intervention non médicamenteux
La thérapie de biofeedback entraîne des techniques de relaxation en surveillant les signaux électromyographiques, avec des données cliniques montrant une réduction de 45 % des attaques de maux de tête de type tendineux. Pratiquer des exercices aériens trois fois par semaine avec un entraînement respiratoire peut améliorer les seuils de douleur de 30 %.
La thérapie cognitivo-comportementale (TCC) est très efficace pour les maux de tête chroniques, modifiant les schémas de cognition de la douleur avec 60 % des patients montrant des baisses des indices de handicap fonctionnel lié à la douleur après un programme de 12 semaines. Il est recommandé de combiner cela avec un entraînement de relaxation musculaire progressive, deux fois par jour pendant 20 minutes à chaque fois.
4. Juger le moment pour l'intervention médicale

4.1 Reconnaissance des signes d'alerte
Lorsque les maux de tête se présentent sous forme de douleur extrême soudaine, semblable à un éclair (atteignant son maximum en moins de 1 minute), ou sont accompagnés de fièvre et de raideur de la nuque, une exclusion immédiate d'une hémorragie sous-arachnoïdienne ou d'une méningite est nécessaire. De nouveaux maux de tête chez les personnes de plus de 50 ans doivent susciter des soupçons de l'artérite à cellules géantes.
Une évaluation d'urgence est recommandée dans les situations suivantes :
- La douleur s'aggrave avec la toux/l'effort
- Signes de déficits neurologiques (vision double, démarche instable)
- Nouveaux maux de tête chez les patients cancéreux/VIH
4.2 Stratégies de gestion des maladies chroniques
Il est conseillé aux patients souffrant de maux de tête chroniques de surveiller leur pression artérielle et de subir des examens du fond d'œil tous les trois mois. Pour les migraines chroniques se produisant plus de huit fois par mois, l'injection de toxine botulique de type A peut être envisagée, ce qui bloque la transmission des signaux de douleur et réduit les jours de maux de tête de 50 %.
Il est recommandé d'établir un dossier de gestion des maux de tête pour enregistrer les réponses aux médicaments et les effets secondaires. Lorsqu'il y a une diminution de l'efficacité du médicament, des ajustements en temps opportun doivent être effectués plutôt que d'augmenter soi-même la posologie. Un modèle de traitement multidisciplinaire intégrant neurologie, réhabilitation et consultation psychologique peut améliorer les résultats du traitement de 35 %.